УЗИ при беременности и планировании зачатия

С ультразвуковым исследованием во время беременности сталкивается практически каждая женщина (за исключением, пожалуй, тех, кто по каким-либо причинам не посещает женскую консультацию). В России практикуется массовое обследование беременных: на сроках в 10–14 недель, 20–24 недели и 30–34 недели. Несомненно, УЗИ при беременности важно для профилактики врожденных заболеваний, помогает акушерам наилучшим образом вести роды.
УЗИ не требует специальной подготовки беременной. Только на ранних сроках, когда околоплодных вод еще мало, женщину просят приходить на обследование с наполненным мочевым пузырем, чтобы изображение было достаточно четким. Если женщина хочет, она может смотреть на экран, но без объяснения хорошего специалиста понять, что изображено на экране, очень сложно.
Ультразвуковое обследование беременных применяется относительно недавно и его влияние на ребенка еще до конца не изучено. Накопленные официальной наукой данные пока не содержат информации о каких-либо вредных эффектах ультразвука, но далеко не все считают его безопасным.
Возможно существование нераспознанного риска. Хотя утверждается, что человеческое ухо не воспринимает звук столь высокой частоты, но до сих пор не объяснен тот факт, что дети, находящиеся в утробе матери, бурно реагируют на это обследование, отвечая на него интенсивными движениями. Такая особенность даже используется как тест во время беременности, когда мама вдруг пугается из-за того, что ее ребенок долго не шевелится. Ультразвук стимулирует движения плода и вызывает учащение его сердцебиения, что также необъяснимо.
NB! В США Национальный институт здоровья не одобрил обязательное ультразвуковое обследование всех беременных.
К прямым показаниям для проведения ультразвукового исследования при беременности следует отнести:
• осложненное течение беременности (угроза прерывания, кровянистые выделения);
• подозрение на неразвивающуюся и/или внематочную беременность;
• перенесенные инфекционные заболевания и воздействие факторов, неблагоприятно влияющих на плод;
• миома матки;
• новообразования яичников;
• сочетание внутриматочной контрацепции и беременности;
• отягощенный акушерско-гинекологический анамнез (невынашивание беременности).
Ультразвуковое исследование матки и яичниковПоказания к исследованию:
• подозрение на заболевание матки (доброкачественную или злокачественную опухоль);
• подозрение на заболевание яичников (аднексит, опухоль);
• нарушения менструального цикла;
• беременность.
Проведение исследования: при УЗИ матки и яичников зоной исследования является нижняя часть живота и промежность. УЗИ матки и яичников начинают проводить в положении лежа на спине, со стороны живота. Далее пациентку просят помочиться и при необходимости продолжают обследование при помощи специального датчика, который вводят во влагалище. Следует напомнить, что даже умеренное наполнение мочевого пузыря может помешать проведению исследования.
Противопоказания, последствия и осложнения: противопоказаний нет.
Подготовка к исследованию: накануне УЗИ матки и яичников назначается бесшлаковая диета, утром дня накануне исследования рекомендуется прием слабительного. УЗИ матки и яичников проводится после легкого завтрака. На обследование пациентка приносит с собой какую-либо емкость (бутылку, термос) с жидкостью (некрепким чаем, морсом, водой) объемом около 1,5 л и пьет жидкость небольшими порциями до тех пор, пока не появится позыв на мочеиспускание. В это время необходимо начать исследование.
Показателем достаточного количества жидкости врач считает такое наполнение, когда мочевой пузырь перекрывает дно тела матки. При этом он превращается в своеобразное «акустическое» окно и становится для обследуемой пациентки эталоном бесструктурного образования.
Расшифровка результатов исследования обязательно должна проводиться квалифицированным специалистом в области УЗИ, окончательное диагностическое заключение на основании всех данных о состоянии пациента выносится врачом-клиницистом, направлявшим больного на исследование.
Ультразвуковая гистеросальпингоскопияСуть метода: ультразвуковая гистеросальпингоскопия и рентгеновская гистеросальпингография (или метросальпингография – см. стр. 341) применяются в гинекологии для диагностики проходимости маточных труб.
Процесс введения специального вещества в полость матки и степень прохождения его по маточным трубам при рентгеновском исследовании оценивают, естественно, с помощью рентгена, а при ультразвуковом – под контролем аппарата УЗИ. По данным исследования оценивается состояние полости матки, проходимость маточных труб, косвенно – наличие спаечных процессов в малом тазу.
NB! Более безопасным методом, который использует гинекология, является ультразвуковая гистеросальпингоскопия, при которой отсутствует облучение репродуктивных органов, что более благоприятно для здоровья женщины.
Показания к исследованию:
Основное показание к проведению ультразвуковой гистеросальпингоскопии (УЗГСС) – бесплодие, т. к. при непроходимости маточных труб наступление беременности естественным образом становится невозможным. Кроме того:
• атрезия матки;
• внутриматочная перегородка;
• внутриматочные синехии (синдром Ашермана);
• воспаления яичников (оофорит);
• выпадение матки и влагалища;
• генитальный туберкулез;
• гиперантефлексия матки;
• гипогонадизм;
• гипоменорея (cкудные месячные);
• гипоплазия матки;
• гипоплазия яичников;
• двурогая матка;
• дисфункциональное маточное кровотечение;
• железистая гиперплазия эндометрия;
• задержка месячных;
• инородное тело матки;
• фиброма матки;
• киста яичника;
• меноррагия (обильные менструации);
• метротромбофлебит;
• миома матки;
• нарушение менструального цикла;
• олигоменорея (редкие месячные);
• опущение матки;
• пиосальпинкс;
• полипы матки;
• рак тела матки;
• сальпингит;
• седловидная матка;
• стрептококковые инфекции;
• туберкулез;
• фиброма матки;
• эндометриоз, эндометрит;
• эрозия шейки матки.
Проведение исследования: процедура проводится в первой или второй фазе менструального цикла, на гинекологическом кресле. В полость матки вводится тонкий катетер, через который медленно вводят рентгеноконтрастное вещество (верографин, урографин, уротраст и т. д.) или стерильный, подогретый до 37 °C раствор (глюкозы, 0,9 % натрия хлорида, фурациллина и т. д.). Применение специального контрастного вещества дает возможность различить расположение и очертания маточных труб, выявить патологические изменения матки и придатков. Трубное бесплодие, вызванное спайками и деформацией маточных труб, часто встречается среди страдающих бесплодием женщин, имеет бессимптомное течение и требует проведения своевременной и точной диагностики. Проходимость маточных труб характеризуется свободным поступлением контраста в маточные трубы и в брюшную полость. Если контрастное вещество накапливается в маточной трубе и не поступает в брюшную полость, это указывает на непроходимость маточных труб.
Противопоказания, последствия и осложнения: противопоказаниями служат острые воспаления влагалища и органов малого таза, общие заболевания в стадии обострения, маточные кровотечения в анамнезе, изменение степени чистоты влагалища при отсутствии симптомов воспаления. Проведение исследования противопоказано при наличии аллергии к йоду.
Во время исследования пациентки могут испытывать неприятные ощущения, а в течение нескольких часов после проведения процедуры может наблюдаться небольшое кровотечение. Достаточно редко после проведения УЗГСС развиваются обострения воспалительных процессов в матке или маточных трубах.
Подготовка к исследованию: перед прохождением исследования рекомендуется обследование, включающее в себя: общий анализ крови, общий анализ мочи, мазок на степень чистоты из влагалища, кровь на сифилис и ВИЧ.
Расшифровка результатов исследования : проходимость маточных труб характеризуется свободным поступлением контраста в маточные трубы и в брюшную полость. Если контрастное вещество накапливается в маточной трубе и не поступает в брюшную полость, это указывает на непроходимость маточных труб.
Расшифровка результатов исследования обязательно должна проводиться квалифицированным специалистом в области УЗИ, окончательное диагностическое заключение на основании всех данных о состоянии пациента выносится врачом-клиницистом, направлявшим больного на исследование.
Ультразвуковой контроль овуляции (фолликулометрия)Суть метода: фолликулометрия – ультразвуковое динамическое наблюдение за ростом и созреванием фолликулов, а также за развитием эндометрия. Фолликулометрия производится в первой фазе менструального цикла с целью фиксирования факта и времени овуляции (выхода из фолликула созревшей яйцеклетки).
В первые дни фолликулярной фазы менструального цикла в яичниках начинает развиваться несколько фолликулов, в последующем рост одного из них начинает опережать остальных. Когда доминирующий фолликул увеличивается до 15 и более миллиметров, другие подвергаются обратному развитию (атрезии). Оставшийся фолликул продолжает расти, его диаметр увеличивается на 2–3 мм в сутки и достигает к моменту овуляции 18–24 мм.
У женщин с циклом продолжительностью 28 дней клиническая гинекология рекомендует проводить первое УЗИ сразу после окончания менструации или на 8–10-й день цикла, после чего наблюдение за развитием фолликула осуществляется ежедневно или через день, в зависимости от полученных результатов. В случае более длинного или короткого цикла срок начала фолликулометрии соответственно корректируется. Наблюдение производят до тех пор, пока не зафиксируют выход яйцеклетки из фолликула, либо, в случае ановуляции, до следующей менструации.
NB! Фолликулометрия проводится несколько раз в дни цикла, определенные врачом-диагностом.
Показания к исследованию:
• ановуляторный цикл;
• гипоменорея;
• гипоплазия матки;
• гипоплазия яичников;
• дисфункциональное маточное кровотечение;
• дисфункция яичников;
• железистая гиперплазия эндометрия;
• женский псевдогермафродитизм;
• климакс;
• нарушение менструального цикла;
• олигоменорея;
• туберкулез;
• фолликулярная киста яичника;
• эндокринное бесплодие.
Проведение исследования: см. «УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ МАТКИ И ЯИЧНИКОВ».
Противопоказания, последствия и осложнения: противопоказаний нет.
Подготовка к исследованию: см. «УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ МАТКИ И ЯИЧНИКОВ».
Расшифровка результатов исследования : размер фолликула в момент овуляции равен 18–24 мм; после выхода яйцеклетки в яичнике отмечается наличие желтого тела, в малом тазу – некоторое количество свободной жидкости. В результатах исследования ориентироваться можно на следующие признаки.
• Нормальная овуляция . Овуляция является нормальной, если определяются ВСЕ диагностические критерии: доминантный фолликул достиг овуляторных размеров, были отмечены признаки высвобождения яйцеклетки (исчезновение фолликула и выход свободной жидкости в полость малого таза позади матки). После этого на месте фолликула обнаруживается развивающееся желтое тело, а спустя неделю в крови отмечается снижение уровня прогестерона.
• Атрезия (регрессия) фолликула . Иногда доминантный фолликул прекращает свой рост (нередко не достигнув овуляторных размеров) и начинает уменьшаться (регрессировать) без овуляции. Об отсутствии овуляции свидетельствует отсутствие жидкости в заматочном пространстве и желтого тела. Атрезия фолликула обычно сопровождается пониженным уровнем прогестерона в фолликулярной фазе менструального цикла.
• Персистенция фолликула . Если фолликул достигает должных размеров, но овуляция не происходит на протяжении длительного времени (нередко до следующей менструации и более), говорят о его персистенции.
• Фолликулярная киста . Фолликулярной кистой называют неовулировавший фолликул, превышающий в диаметре нормальный овуляторный размер (25 мм и более).
• Лютеинизация фолликула . В случае если в неовулировавшем фолликуле начинает развиваться желтое тело, говорят о его лютеинизации. Овуляции при этом не происходит, ультразвуковое исследование показывает постепенное уменьшение фолликула. В крови отмечается нормальное для второй менструальной фазы содержание прогестерона.
• Фолликулы не развиваются . На протяжении всего менструального цикла отсутствуют признаки развития доминантного фолликула.
Любые отклонения от нормального цикла развития фолликула требуют всестороннего гинекологического и эндокринологического обследования.
Расшифровка результатов исследования обязательно должна проводиться квалифицированным специалистом в области УЗИ.
УЗИ в I триместре беременностиСуть метода: во время беременности ультразвуковое исследование проводится трижды: на сроках в 10–14 недель, 20–24 недели и 30–34 недели (в I, II и III триместре).
Несмотря на безопасность исследования, современная гинекология не рекомендует беременным проходить УЗИ чаще, чем 3–4 раза.
Показания к исследованию:
• определение локализации (расположения) плодного яйца (маточная беременность или внематочная);
• выявление количества плодов (одноплодной и многоплодной беременности);
• оценка строения, размеров и роста плодного яйца и эмбриона;
• исследование экстраэмбриональных структур (хориона, желточного мешка, амниона);
• определение строения эмбриона (плода);
• диагностика осложнений беременности (тонус матки, угроза выкидыша, начавшийся аборт);
• выявление и диагностика заболеваний внутренних половых органов (доброкачественной опухоли – миомы матки, опухолей яичников, кист яичников, наличие двурогой матки или внутриматочной перегородки);
• установление маточной беременности.
Проведение исследования: см. «УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ МАТКИ И ЯИЧНИКОВ». Продолжительность УЗИ в среднем 10–30 минут.
Противопоказания, последствия и осложнения: противопоказаний нет.
Подготовка к исследованию: для прохождения трансабдоминального УЗИ (через брюшную стенку) нужна небольшая подготовка. Исследование проводится при наполненном мочевом пузыре, поэтому за полчаса до процедуры необходимо выпить 300–500 мл негазированной воды. Перед исследованием мочевой пузырь опорожнять не надо.
Трансвагинальное УЗИ (через влагалище) проводится без специальной подготовки. При этом виде исследования мочевой пузырь должен быть свободен. При трансвагинальном обследовании на датчик надевается презерватив.
Расшифровка результатов исследования :
На ранних сроках беременности плодное яйцо визуализируется в верхней части полости матки как округлое или овальное образование темно-серого, почти черного цвета. При многоплодной беременности врач видит два и более отдельно расположенных плодных яйца. При трансабдоминальном обследовании диагностика маточной беременности возможна уже на акушерском сроке в 5–6 недель (задержка с момента последней менструации составляет 1–2 недели). Ориентировочно диаметр плодного яйца в этот период равен 5–7 мм. При проведении трансвагинального ультразвукового исследования, плодное яйцо можно увидеть на сроке в 4–5 недель, это соответствует 3–6 дням задержки менструации. Размеры плодного яйца на этом сроке составляют 2–4 мм. Сердечные сокращения начинают определяться в 5–6 недель беременности.
Оценка размеров и роста плодного яйца и эмбриона
Размер, а затем и развитие плодного яйца и эмбриона (плода) определяются по двум показателям: КТР – копчико-теменной размер и СВД – средний внутренний диаметр плодного яйца. СВД плодного яйца – это среднеарифметическое значение суммы длины, ширины и переднезаднего размеров плодного яйца по внешнему контуру. Для каждого срока беременности в первом триместре определены средние допустимые значения СВД плодного яйца. Если при измерении СВД плодное яйцо больше 14 мм, а эмбрион не визуализируется, то говорят о неразвивающейся беременности, при которой отсутствует эмбрион.
Оценка жизнедеятельности эмбриона и плода
При проведении УЗИ в I-м триместре жизнедеятельность эмбриона (плода) оценивают по сердцебиению и наличию двигательной активности.
При трансвагинальном обследовании уже в 5–6 недель видно, как бьется сердце эмбриона. При этом в норме наблюдается правильная ритмичность сердечных сокращений. У плода на разных этапах беременности наблюдается разная частота сердечных сокращений (ЧСС). В норме на сроке 6–8 недель ЧСС составляет 130–140 ударов в минуту, на сроке 9–10 недель ЧСС доходит до 190 ударов в минуту, затем снижается и до родов остается в пределах 140–160 ударов в минуту.
Если длина тела эмбриона по КТР больше 8 мм и сердечные сокращения не визуализируются, то говорят о неразвивающейся (замершей) беременности. При подозрении на неразвивающуюся беременность УЗИ проводится повторно через неделю.
Двигательная активность эмбриона выявляется с 7–9 недель беременности. Сначала это едва заметные движения всем телом, затем эмбрион начинает сгибать и разгибать свое туловище, позже он начинает совершать движения конечностями.
NB! Эмбрион активен не постоянно, часто и длительно отдыхает, поэтому ЧСС является более важным критерием оценки жизнедеятельности эмбриона.
Оценка строения эмбриона (плода)
При проведении УЗИ в I-м триместре врач уделяет особое внимание анатомии плода. На сроке в 12 недель могут быть выявлены пороки, не совместимые с жизнью, и тяжелые пороки развития, такие как анэнцефалия, грыжа спинного мозга, аномалии развития скелета. В 8–9 недель беременности голова эмбриона начинает визуализироваться как отдельное округлое образование. Органы брюшной стенки начинают быть видны с 10–11-й недели беременности.
Кроме того, врачи уделяют особое внимание воротниковой зоне – по толщине воротникового пространства можно диагностировать хромосомные заболевания. Величина воротниковой зоны определяется на задней поверхности шеи. В норме увеличение воротниковой зоны должно быть не более 3 мм. При диагностике увеличения воротникового пространства можно быть уверенным, что в 80 % случаев у эмбриона имеются хромосомные заболевания.
Исследование экстраэмбриональных структур
При проведении ультразвукового исследования исследованию подлежит не только эмбрион, но и желточный мешок, хорион и амнион.
Желточный мешок при физиологической беременности выполняет питательную и кроветворную функции. Определяется уже в 5 недель беременности, визуализируется в виде белого двухмиллиметрового кольца. На сроке в 10 недель желточный мешок достигает 7 мм. При нормальном протекании беременности на сроке выше 12 недель определение желточного мешка невозможно.
Хорион – ворсинчатая оболочка плодного яйца, из нее образуется плодовая часть плаценты. Толщина хориона в первом триместре чаще всего равна сроку беременности в неделях. Гипоплазия (недоразвитие) и изменения в структуре хориона нередко становятся причиной гибели и изгнания эмбриона из полости матки. Ворсины хориона плотно прилегают к децидуальной (отпадающей) поверхности матки, поэтому при нарушении взаимодействия происходит отслойка плодного яйца. На месте отслойки хориона образуется ретрохориальная (расположенная за хорионом) гематома (ограниченное скопление крови). Ретрохориальная гематома – это первый признак начавшегося выкидыша.
Амнион (водная оболочка плода) или как его еще называют «рубашка» представляет собой замкнутый мешок, в котором находится эмбрион, окруженный околоплодными водами. Если на сроке в 6 недель беременности диаметр амниотической полости не превышает 10–12 мм, то говорят о гипоплазии (недоразвитии) амниотической полости. Это приводит к неразвивающейся беременности. Увеличение размеров амниона характерно для раннего многоводия, оно говорит о наличии внутриутробной инфекции. Мутные околоплодные воды (взвесь в околоплодных водах) также говорят о наличии инфекции.
Диагностика осложнений беременности
Самая частая патология, которая встречается в первом триместре беременности, – это угроза невынашивания (прерывания) беременности. На УЗИ (I-й триместр) это состояние визуализируется как утолщение мышц матки (миометрия). Чаще всего выявляется несколько участков гипертонуса. Если участок повышенного тонуса расположен в месте формирования плаценты, то высока вероятность отслойки плодного яйца и, как следствие, самопроизвольное прерывание беременности.
Беременные женщины сами часто чувствуют гипертонус миометрия – он сопровождается болями внизу живота. В этом случае проводится лечение, направленное на сохранение беременности. Если все-таки происходит отслойка плодного яйца от стенки матки и формируется ретрохориальная гематома, то говорят о начавшемся самопроизвольном аборте (выкидыше). При этом наблюдаются кровянистые выделения. Угрозу прерывания беременности можно также диагностировать по воронкообразному расширению внутреннего зева и укорочению шейки матки до 2,5 см (норма 3,5–4 см).
Если выкидыш все-таки произошел, то необходима УЗИ-диагностика состояния полости матки. Необходимо выявить, остались ли в полости матки остатки плодного яйца. Если они будут выявлены, то женщина госпитализируется.
Если беременность не развивается, то диагностируется меньший размер плодного яйца, чем это характерно для данного срока беременности, его деформация, нечеткость контуров, уменьшение толщины хориона и отсутствие сердечных сокращений.
Частой патологией является локализация плодного яйца в цервикальном канале. В этом случае необходима срочная госпитализация, так как высока вероятность развития кровотечения!
Киста желтого тела часто встречается во время беременности. Она представляет собой образование диаметром 3–8 см с толстыми стенками и неоднородной внутренней структурой. Это вариант нормы. Данная киста постепенно рассасывается и полностью исчезает к концу первого триместра.
Пузырный занос – осложнение, которое наблюдается крайне редко: в 1 случае на 2000–3000 беременностей. Связано с патологией хориона. При пузырном заносе происходит превращение хориона в гроздевидные образования, разрушающие все остальные структуры плодного яйца.
Заболевания и пороки внутренних половых органов
Ультразвуковое исследование позволяет выявить до возникновения беременности и на любом ее сроке патологии органов малого таза, например миому, кисты яичников, двурогость матки.
Расшифровка результатов исследования обязательно должна проводиться квалифицированным специалистом в области УЗИ!
УЗИ акушерское (II–III триместры беременности)Суть метода: во время беременности УЗИ проводится троекратно – в I, II и III триместрах.
Первое ультразвуковое исследование осуществляют после 10-недельного срока беременности. Исследование на ранних стадиях позволяет определить срок с максимальной точностью, что дает возможность рассчитать предполагаемую дату родов и выход в декретный отпуск. Кроме того, УЗИ на ранних сроках дает возможность выявлять различные патологии или исключать даже подозрение на них.
Второе УЗИ гинекология рекомендует проводить во втором триместре на 20–24-й неделе. В этот период выявляются аномалии развития эмбриона, если таковые имеются; расположение плаценты, ее толщина, степень зрелости и наличие кальцинатов; состояние шейки матки, а также длину и состояние цервикального канала. В этот период врач может определить примерную массу тела ребенка, а также определить его пол, если положение эмбриона позволяет увидеть гениталии.
Последнее ультразвуковое исследование проводится в третьем триместре. В этот период определяется количество околоплодных вод и расположение плода. Это исследование дает возможность оценить состояние плода, наличие инфекций (по состоянию околоплодных вод) и наследственных патологий. Также в ходе третьего исследования определяется скорость кровотока в пуповине и сосудах матки, так называемая допплерометрия. Это важное исследование, позволяющее своевременно выявить нарушение кровоснабжения плода.
Показания к исследованию:
• оценка строения, размеров и роста плодного яйца и эмбриона;
• исследование экстраэмбриональных структур (хориона, желточного мешка, амниона);
• определение строения эмбриона (плода) и его развития;
• диагностика осложнений беременности (тонуса матки, угрозы выкидыша, начавшегося аборта).
Проведение исследования: см. «УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ МАТКИ И ЯИЧНИКОВ». Продолжительность УЗИ в среднем 10–30 минут.
Противопоказания, последствия и осложнения: противопоказаний нет.
Подготовка к исследованию: для прохождения трансабдоминального УЗИ (через брюшную стенку) нужна небольшая подготовка. Исследование проводится при наполненном мочевом пузыре, поэтому за полчаса до процедуры необходимо выпить 300–500 мл негазированной воды. Перед исследованием мочевой пузырь опорожнять не надо.
Трансвагинальное УЗИ (через влагалище) проводится без специальной подготовки. При этом виде исследования мочевой пузырь должен быть свободен. При трансвагинальном обследовании на датчик надевается презерватив.
Расшифровка результатов исследованияУльтразвуковое исследование плода
УЗИ во II–III триместрах позволяет точно определить размер плода и установить срок беременности.
На ранних сроках беременности размер плода позволяет определить дату родов, на поздних сроках – оценить возраст и процесс роста плода. В зависимости от соответствия реальных размеров плода сроку беременности можно выявить задержку внутриутробного развития.
В ходе исследования проводят следующие измерения:
7–13-я неделя – определяется копчико-теменной размер. Это измерение с точностью до 3–4 дней позволяет установить срок беременности. Определение размера в более поздний период не дает такой высокой точности. Кроме того, оценка размеров эмбриона дает возможность проводить сравнительную оценку развития во время разных сроков беременности. К примеру, если через 6–8 недель после проведения первого УЗИ устанавливается меньший срок, то врачи говорят о замедлении развития плода.
13-я неделя – расчет бипариетального размера, размера между левой и правой сторонами головы. На 13-й неделе он обычно составляет 2,4 сантиметра, а к концу беременности достигает 9,5 сантиметров. На поздних сроках бипариетальный размер у детей с одинаковым весом может быть разным, поэтому по данному параметру достоверно определить возраст плода можно только на ранних сроках.
14-я неделя – проводят измерение самой длинной кости в теле эмбриона (и взрослого человека) – длины бедра. Данное измерение делается в тех же целях, что и бипариетальное. На 14-й неделе длина бедра составляет около 1,5 сантиметра и увеличивается к концу беременности до 7,8 сантиметра.
Для определения веса плода на любых сроках беременности используются параметры, вычисляемые по результатам УЗИ и измерительным таблицам, имеющимся у врача.
Ранняя диагностика отклонений в развитии плода
Начиная с 20-недельного срока можно выявить нарушения в строении тела ребенка, такие как анэнцефалия, гидроцефалия, омфалоцеле, расщелина позвоночника (spina bifida), водянка плода, миеломенингоцеле, гастрошизис, ахондроплазия, атрезия двенадцатиперстной кишки, незаращение неба и губы, пороки сердца, синдром Дауна. Это исследование проводится при помощи маркеров хромосомных аномалий.
Определение состояния плаценты
Результаты ультразвукового исследования дают возможность определить нижние края прикрепления плаценты и ее локализацию. Это позволяет исключить такой диагноз, как предлежание плаценты. По состоянию плаценты можно выявить другие аномалии, которые могут возникнуть при диабете, водянке плода, конфликте резусов и прочих факторах.
Многоплодная беременность
При помощи акушерского УЗИ определяется количество плодов, плацент, их расположение, выявляется трансфузионный синдром[32] и задержка развития беременности.
Маловодие или многоводие
Количество амниотической жидкости хорошо определяется при ультразвуковом исследовании. Как увеличение, так и уменьшение объема амниотических вод может говорить о задержке развития и внутренних патологиях плода.
Другие диагностические критерии
Помимо прочего, акушерское УЗИ позволяет увидеть внутриутробную смерть плода, предлежание (головное или тазовое), поперечное положение плода, сердцебиения, оценить двигательные функции и дыхательные движения плода, используется для диагностики аномалий матки и таза во время беременности, в том числе выявления кисты яичников и фибромиомы.
Расшифровка результатов исследования обязательно должна проводиться квалифицированным специалистом в области УЗИ!
Допплерография маточно-плацентарного кровотокаСуть метода: связь «мать-плацента-плод» представляет собой единую отлаженную систему. Если в этой системе происходит сбой, то данный процесс провоцирует недостаточность плаценты – патологию, ведущую к огромному количеству внутриутробных заболеваний, осложнений родов, перинатальных недугов и даже смертности. Допплерография маточно-плацентарного кровотока обеспечивает анализ скорости и полноценности кровотока сосудов плаценты, пуповины и магистрального кровотока плода. Специфические нарушения кровообращения имеют общие допплерографические признаки и не зависят от причин патологии или состояния плода. Оценка скорости кровотока в аорте, крупных артериях мозга и внутренних органах плода позволяет сделать определенные выводы о состоянии его здоровья, что позволяет оперативно и своевременно оценить изменения в кровотоке на максимально ранней стадии, когда еще имеется возможность восстановить нормальную гемодинамику и предотвратить патологии внутриутробного развития и гибель плода.
В наши дни клиническая гинекология стала настолько широко применять допплерографию, что проводит это обследование в плановом порядке всем беременным на сроке 30–34 недели. На более ранних сроках допплерография при ведении беременности не позволяет получить диагностически значимый результат.
Показания к исследованию
• Заболевание беременной:
– гестоз[33];
– гипертоническая болезнь;
– заболевания почек;
– коллагеновые сосудистые заболевания;
– диабет;
– резус-сенсибилизация.
• Заболевания и врожденные пороки развития плода:
– синдром задержки развития плода (СЗРП);
– несоответствие размеров плода сроку беременности;
– необъяснимое маловодие;
– преждевременное созревание плаценты;
– неиммунная водянка;
– диссоциированный тип развития плодов при многоплодной беременности;
– врожденные пороки сердца;
– патологические типы кардиотокограмм;
– аномалии пуповины;
– хромосомная патология.
• Осложненный акушерский анамнез (склонность к гестозу, вероятность гипоксии плода и подозрение на патологии внутриутробного развития, осложненный акушерский анамнез, хронические патологии почек и сердечно-сосудистой системы, сахарный диабет, коллагенозы, резус-конфликт).
Проведение исследования: см. «Ультразвуковое исследование матки и яичников».
Противопоказания, последствия и осложнения: противопоказаний нет.
Подготовка к исследованию: не требуется.
Расшифровка результатов исследования
Классификация нарушений маточно-плацентарного кровообращения и адекватная нарушениям акушерская тактика

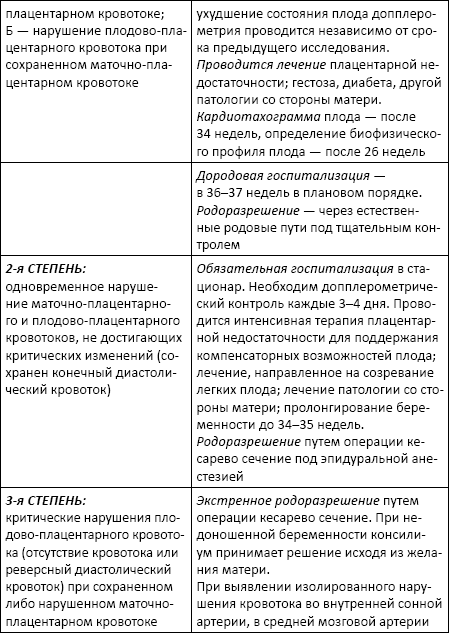

Расшифровка результатов исследования должна проводиться квалифицированным специалистом УЗИ, окончательное заключение на основании всех данных о состоянии пациента выносится акушером-гинекологом, направлявшим беременную на исследование.
КардиотокографияСуть метода: кардиотокография – одновременная регистрация в динамике сердечной деятельности плода (тахограмма) и интенсивности сокращений матки (гистерограмма). Регистрация частоты сердечных сокращений производится ультразвуковым датчиком на основе эффекта Допплера (допплерография). Регистрация тонуса матки осуществляется тензометрическими датчиками. Современные кардиотокографы помимо прочего регистрируют движения плода в матке.
Показания к исследованию: кардиотокография является стандартным методом контроля состояния беременной и плода. Рекомендовано осуществлять это обследование в плановом порядке в третьем триместре беременности не менее двух раз.
Кроме того, кардиотокограмму назначают дополнительно:
• асфиксия новорожденного;
• гемолитическая болезнь плода;
• гестоз;
• гипоксия плода;
• головное предлежание плода;
• дискоординированная родовая деятельность;
• нефропатия беременных;
• патологический прелиминарный период родов;
• переношенная беременность;
• поперечное положение плода;
• предлежание плаценты;
• преждевременная отслойка плаценты;
• преждевременные роды;
• резус-конфликт;
• родовая травма;
• самопроизвольное прерывание беременности;
• седловидная матка;
• слабость родовой деятельности;
• тазовое предлежание плода;
• узкий таз;
• фетоплацентарная недостаточность;
• чрезмерно сильная родовая деятельность;
• эклампсия.
Многие врачи предпочитают производить кардиотокографическое исследование в родах. На основании данных, полученных с помощью кардиотокографии, врач принимает решение о выборе тактики ведения родов.
Проведение исследования: пациентка лежит на боку, датчики располагаются на брюшной стенке в точке максимального выслушивания сердечных тонов плода. Исследование продолжается 40–60 минут, ввиду необходимости оценить деятельность сердца в фазах покоя и активности плода.
Противопоказания, последствия и осложнения: противопоказаний нет.
Подготовка к исследованию: не требуется.
Расшифровка результатов исследования
Сердечная деятельность плода характеризуется несколькими показателями, основным среди которых считается базальная частота сердечных сокращений (средняя частота, регистрирующаяся на протяжении 10 и более минут). Норма базальной частоты сердечных сокращений 110–160 ударов в минуту.
Тахикардия (более 200 ударов в минуту), сопровождающаяся выраженными нарушениями ритма, говорит об имеющих место патологиях сердечной проводимости. ЧСС более 240 уд/мин говорит о сердечной недостаточности плода.
Брадикардия (снижение базальной частоты сердечных сокращений) обычно является признаком гипоксии плода, но нередко может быть ответом на гипотермию, прием некоторых лекарств, продолжительное сдавление головки плода в родовых путях. Иногда брадикардия сохраняется в течение продолжительного времени, однако родившиеся дети не имеют признаков гипоксии или иной патологии.
Лапароскопическая эхографияСуть метода: лапароскопическая эхография – инвазивная методика обследования органов малого таза.
Визуализация органов производится в ходе эндоскопической операции с помощью введенного в брюшную полость ультразвукового датчика. В совокупности с цветным допплеровским картированием кровотока малого таза позволяет получить исчерпывающую информацию о состоянии женской половой системы, выявить имеющиеся пороки развития и патологии кровоснабжения.
Показания к исследованию: чаще всего данная методика применяется при выяснении причин бесплодия, а также у пациенток с опухолевыми заболеваниями малого таза. Кроме того, данный метод позволяет выявить воспалительные заболевания матки, воспаление придатков, внематочную беременность. В настоящее время все чаще под ультразвуковым контролем производятся операции по удалению миом матки (миомэктомия).
Кроме того, показаниями к исследованию с помощью лапароскопической эхографии являются:
• киста яичника;
• миома матки;
• нарушение менструального цикла;
• некроз миоматозного узла;
• воспаление яичников (оофорит);
• папиллярная кистома яичника;
• пиосальпинкс;
• поликистоз яичников;
• пузырный занос;
• рак маточной трубы;
• рак тела матки;
• рак яичников;
• синдром истощения яичников;
• синдром резистентных яичников;
• фиброма яичника;
• фолликулярная киста яичника;
• эндометриоз.
Проведение исследования: ультразвуковой датчик, тщательно стерилизованный, вводится через прокол в брюшной стенке в нижний отдел брюшной полости, расширенной с помощью введения 400–600 мл изотонической жидкости (которая улучшает звукопроводящие свойства среды).
Противопоказания, последствия и осложнения: лапароскопическая эхография является инвазивной методикой, осуществляется с применением анестезии и, как всякая операция, имеет противопоказания.
Абсолютными противопоказаниями к лапароскопии являются любые терминальные состояния (кома, коллапс, шок), гнойный перитонит и сепсис, а также тяжелые органные недостаточности.
Относительным противопоказанием может стать крайняя степень ожирения, недавно перенесенные хирургические вмешательства, патологии свертываемости крови и инфекционные заболевания.
Лапароскопическое исследование обычно не проводится на поздних сроках беременности.
Подготовка к исследованию: подготовка как к операции. Требуется предварительное обследование:
• общие анализы крови, мочи;
• анализ крови на свертываемость;
• анализ крови на резус-фактор и группу крови;
• мазок из влагалища на флору, различные инфекции;
• мазок на онкоцитологию (на наличие раковых клеток);
• флюорография;
• ЭКГ;
• УЗИ малого таза.
Собственно подготовка к операции:
• перед операцией необходимо исключить прием различных обезболивающих и других медицинских препаратов (об их приеме обязательно нужно сообщить врачу, который будет проводить операцию);
• за 8 часов до проведения операции необходимо воздержаться от приема пищи;
• за неделю до операции необходимо соблюдать определенную диету: необходимо исключить продукты, которые могут вызвать нарушение работы желудочно-кишечного тракта. Желательно питаться нежирными бульонами, рыбой и мясом, творогом, кашами и кефиром. Рекомендуется исключить из рациона фрукты, овощи, особенно бобовые, а также черный хлеб;
• накануне операции необходимо есть только жидкую пищу;
• перед операцией также рекомендуется полное очищение кишечника (клизма);
• операция должна проводиться не менее чем за 3 дня до менструации. Наиболее оптимальное время – либо во время овуляции (при бесплодии), либо в начале цикла, сразу после менструации;
• за 5 дней до операции необходимо принимать активированный уголь (3 раза в день по 2 таблетки после еды);
• перед операцией необходимо принять душ, сбрить волосы на животе и в области промежности;
• для нормализации эмоционального состояния рекомендуется за несколько дней до операции начать прием растительных успокоительных средств (настойки валерианы или пустырника);
• в цикле, в котором проводится операция, необходимо предохраняться во время полового акта, желательно использование презервативов, которые также защищают от различных инфекций.
Расшифровка результатов исследования обязательно должна проводиться квалифицированным специалистом в области УЗИ, окончательное диагностическое заключение на основании всех данных о состоянии пациента выносится врачом-клиницистом, направлявшим больного на исследование.
Экологическое 3D/4D УЗИСуть метода: трехмерное 3D УЗИ – высокотехнологичное современное исследование, позволяющее с помощью ультразвука получить детальное изображение плода в трех проекциях. С помощью 3D УЗИ возможна диагностика пороков внутриутробного развития: дефектов формирования конечностей, позвоночника, лицевых костей. Это исследование производится с помощью ультразвукового сканера, формирующего цветное изображение с эффектом 3D.
4D УЗИ – более сложная методика, позволяющая не только создать трехмерное изображения плода, но и проанализировать его в движении. По сути, 4D УЗИ – это видеосъемка плода, производимая через брюшную стенку матери с помощью ультразвуковых волн.
Трехмерное ультразвуковое сканирование – один из ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ анализа здоровья будущего ребенка. В остальном – показаниях, методике проведения и прочем – не отличается от обычного УЗИ.
NB! Для женщины значительным антистрессовым фактором является подтвержденная уверенность в отсутствии у будущего младенца пороков развития, что благотворно сказывается на течении беременности.
Показания к исследованию: см. «УЗИ В I ТРИМЕСТРЕ БЕРЕМЕННОСТИ».
Проведение исследования: см. «УЗИ В I ТРИМЕСТРЕ БЕРЕМЕННОСТИ».
Противопоказания, последствия и осложнения: см. «УЗИ В I ТРИМЕСТРЕ БЕРЕМЕННОСТИ».
Подготовка к исследованию: см. «УЗИ В I ТРИМЕСТРЕ БЕРЕМЕННОСТИ».
Расшифровка результатов исследования : см. «УЗИ В I ТРИМЕСТРЕ БЕРЕМЕННОСТИ».
